|
||||
|
|
Питание детей первого года жизни Правильное питание детей раннего возраста – это не только гармоничное развитие и рост малыша, но и закладка фундамента его здоровья и устойчивости к инфекционным заболеваниям и неблагоприятным факторам окружающей среды. Самое большое внимание родители должны уделять вопросам питания детей первого года жизни. Это связано главным образом с особенностями их организма (отсутствие запаса питательных веществ, несформированные обменные процессы и неразвитый механизм защиты), что затрудняет процесс усвоения полезных веществ, поступающих с пищей. Разговор о питании детей первого года жизни необходимо начать с рассмотрения 3 основных видов вскармливания: естественного, искусственного и смешанного. При естественном вскармливании ребенок первые 4–4,5 месяца питается только материнским молоком, или же доля материнского молока в его суточном объеме составляет не менее 80 %. В случае искусственного вскармливания основной пищей ребенка являются молочные смеси, к которым может добавляться материнское молоко (не более 20 % от суточного объема). При смешанном вскармливании малыш получает менее 80 % материнского молока и более 20 % молочных смесей. Все педиатры подчеркивают преимущества естественного вскармливания, обусловленные в первую очередь уникальными биологическими свойствами женского молока, которое обладает оптимальным и сбалансированным составом, хорошо усваивается детским организмом. Кроме того, оно содержит большое количество биологически активных веществ. При естественном вскармливании происходит формирование нормальной работы кишечника и снижается риск возникновения аллергических реакций. Кроме того, контакт, который устанавливается между матерью и ребенком в процессе кормления, создает психоэмоциональную основу будущего поведения малыша и положительным образом сказывается на его интеллектуальном развитии. Естественное вскармливание Естественное (или грудное) вскармливание самый важный этап кормления малыша, и мама должна сделать все возможное, чтобы сохранить лактацию, делая при этом основной упор на сбалансированное питание. В том случае, если по каким-то причинам женщина не может кормить ребенка грудью, его необходимо поить сцеженным молоком. Лучше всего сцеживание производить в соответствии с графиком кормлений. Для сбора и хранения молока рекомендуется использовать стерилизованные пластмассовые или стеклянные бутылочки. Если его необходимо сцедить заранее, хранить его надо в холодильнике, но не более 12 часов. Чтобы увеличить срок хранения грудного молока до 24 часов, по истечении 12 часов его можно пропастеризовать и снова поставить в холодильник. Молоко можно хранить и в морозильной камере. В этом случае оно сохраняет свои свойства в течение 6 месяцев, а при температуре –20 °C – год. Перед кормлением бутылочку с молоком надо вынуть из холодильника, подогреть на водяной бане или под струей теплой воды до температуры 36,5–37 °C и несколько раз сильно встряхнуть, чтобы оно равномерно прогрелось. До сих пор ведутся споры о том, следует ли кормить грудных детей по часам или же в свободном режиме, ориентируясь на потребности малыша. В настоящее время некоторый перевес в этом споре наметился в пользу сторонников свободного вскармливания. Кроме того, оно указывается в списке основных рекомендаций Всемирной организации здравоохранения. Противники свободного вскармливания аргументируют свою точку зрения наличием у этого способа существенных недостатков. Например, невозможно установить контроль за 2 основными параметрами: объемом кормления и прибавлением массы тела ребенка (особенно в первые месяцы). Нецелесообразным становится и сцеживание молока после кормления, что в короткий срок может привести к снижению лактации. Ребенок, не придерживающийся строгого режима кормления, становится более беспокойным, не соблюдая режим сна и бодрствования. Свободный график вскармливания рекомендован в течение первых 2 недель жизни. В дальнейшем малыш сам устанавливает себе индивидуальный режим, в соответствии с которым количество суточных кормлений может колебаться от 6 до 8 раз. Однако независимо от этого практически все дети с трудом выдерживают длительный перерыв ночью. Объем пищи, необходимый ребенку в первые 10 дней его жизни, рассчитывается по формуле, в основе которой лежит количество прожитых им дней. В соответствии с ней объем 1 кормления составляет 10 х n, где n – количество дней. В дальнейшем расчеты строятся на фактической массе тела ребенка. Так, малыш от 10 дней до 2 месяцев должен получать суточный объем пищи, равный пятой части его массы; от 2 до 4 месяцев – шестую часть; от 4 до 5 – седьмую часть, но не более 1 л; от 5 месяцев и старше – 1 л. При этом следует принимать во внимание, что соки, которые вводятся в рацион ребенка с 4 месяцев, в общий объем пищи не входят и при его определении не учитываются. Несмотря на то, что до 5 месяцев материнское молоко может практически полностью обеспечить потребности детского организма в питательных веществах, оно не в состоянии предоставить необходимый набор витаминов и микроэлементов. Вот почему постепенно в рацион ребенка следует вводить овощные и фруктовые соки и пюре. Растительная пища благотворно сказывается на развитии растущего организма, служит прекрасным профилактическим средством против рахита, восполняет дефицит железа и способствует нормальной работе кишечника. Раньше считалось, что соки следует вводить в рацион малыша с 1,5-месячного возраста. Однако современные исследования показали, что это вызывает нарушения в работе желудочно-кишечного тракта ребенка и способствует возникновению аллергических состояний. Врачи рекомендуют добавлять соки в меню детей первого года жизни, начиная с 3,5–4-месячного возраста. Первые 2–5 капель сока дают малышу между кормлениями. Постепенно суточную дозу увеличивают, также определяя ее по формуле: 10 х n, где n – количество месяцев. Начинать лучше всего с прозрачного сока из зеленых яблок. Затем через 2–4 недели малышу можно предложить прозрачные черносмородиновый, гранатовый, вишневый, морковный, капустный и другие соки. Выбор сока может определяться индивидуальными особенностями детского организма. Так, при частых запорах показаны сливовый, морковный или свекольный сок, а при жидком стуле – лимонный, вишневый, гранатовый, черносмородиновый или черничный. Если прозрачные соки не вызвали никаких отрицательных реакций, то с 4 месяцев их можно чередовать с мякотными – грушевым, сливовым, абрикосовым или персиковым. С 6-месячного возраста (но не раньше!) малышу можно давать малиновый, клубничный, апельсиновый, мандариновый или томатный сок. Причем вводить их следует очень осторожно, внимательно наблюдая за последующей реакцией. Это связано с тем, что перечисленные выше соки чаще, чем любые другие, способны вызвать аллергию. Через 2 недели после введения в рацион малыша соков, к ним можно добавлять фруктовое пюре – яблочное, сливовое, абрикосовое, персиковое и др. Материнское молоко, к сожалению, не может соответствовать всем потребностям растущего организма. Вот почему для тренировки жевательного аппарата и стимуляции моторной активности кишечника с 4–5-месячного возраста детей следует прикармливать. Прикорм – это блюда, которые призваны вытеснить грудное молоко (а при искусственном вскармливании – смеси) и приучить организм ребенка к взрослой пище. Как и любая другая новая для малыша пища, прикорм вводится сначала небольшой порцией – не более 0,5 ч. л. – и дополняется до объема 1 кормления материнским молоком или молочной смесью. Затем постепенно, на протяжении нескольких дней, объем прикорма доводят до полного объема 1 кормления. В качестве 1-го прикорма рекомендуется использовать овощное пюре, приготовленное из одного вида овощей. Делается это для того, чтобы в случае аллергической реакции можно было бы легко определить продукт-аллерген. Самыми безобидными овощами, которые легче всего усваиваются детским организмом, являются картофель, капуста и кабачки. С них и следует начинать. А вот тыкву, помидоры и зеленый горошек рекомендуется вводить в рацион малыша позже, когда его пищеварительная система несколько адаптируется к растительной пище. Каждое новое пюре надо давать ребенку в течение не менее 2 недель и только после этого переходить к следующему. Когда ребенок привыкнет к овощным пюре, их можно чередовать или готовить овощные смеси. Как только 1 кормление заменяется овощным прикормом, добавляется 2-й прикорм – каши, приготовленные из безглютеновой муки (рисовой, гречневой или кукурузной). Глютен (от англ. glue – «клей») – это высокомолекулярный белок, который содержится в некоторых злаках: пшенице, ржи, ячмене и овсе. При его непереносимости происходит атрофия тонкой кишки, которая ведет к нарушению кишечного всасывания. В течение первых 2 недель ребенку рекомендуется давать 5 %-ную кашу, а через 1–2 недели – 10 %-ную. Если ребенок плохо поправляется или у него наблюдается жидкий стул, прикармливать его лучше сначала кашами, а потом овощным пюре. В возрасте 6–7 месяцев 2–3 раза в неделю ребенку можно давать яичный желток сваренного вкрутую куриного яйца. Начинать необходимо с четверти желтка, растертого с грудным молоком. С 7–8 месяцев в меню малыша следует вводить творог (начиная с 5–10 г перед основным кормлением). Его количество надо постепенно увеличивать таким образом, чтобы к 1 году оно составило 50 г. С 7 месяцев ребенку рекомендуется давать мясное пюре, с 8–9 месяцев его можно заменить фрикадельками, а с 10–12 – котлетками, приготовленными на пару. Примерно в это же время (7,5–8 месяцев) рацион ребенка должен включать кисломолочные продукты, а также молочные продукты на основе коровьего молока с низким содержанием белка. Более раннее введение неадаптированных молочных смесей может вызвать аллергические состояния, нарушение кислотно-щелочного баланса, а также привести к отставанию в физическом развитии. С 8–9 месяцев 1–2 раза в неделю мясное блюдо рекомендуется заменять рыбным. Ребенку можно давать размоченные в прикорме хлеб, пшеничные сухарики или печенье. В 10–12 месяцев малыша следует приучать к тертому сыру. Что же касается масла, то растительное масло должно входить уже в 1-й прикорм. Причем начинать надо с 0,3–0,5 ч. л., чтобы постепенно к 1 году прийти к 1 ч. л. Сливочное масло рекомендуется давать ребенку не раньше 6 месяцев. Отлучать ребенка от груди следует примерно в годовалом возрасте. Однако кормить его грудью можно и дольше при условии, если это сопровождается соответствующим возрасту прикормом, а лактация у матери сохраняется на должном уровне. В этом случае ребенок сам определит время, когда ему следует отказаться от груди. Не рекомендуется продолжать кормить ребенка его таким образом более 3 лет, так как это может отрицательно сказаться на развитии его личности. В табл. 1 приведена примерная схема введения пищевых добавок и прикормов детям первого года жизни. Таблица 1 Схема введения пищевых добавок и прикормов детям первого года жизни 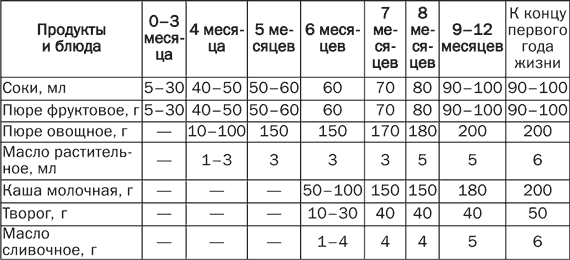 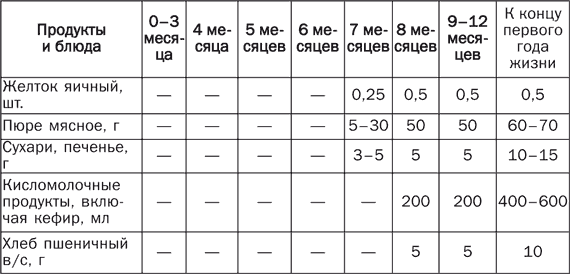 Периоды кормления ребенка грудью 1-й период, в течение которого ребенок адаптируется к новой среде обитания, длится 42 дня. Самыми важными из них являются первые 2 недели. Это своеобразная реабилитация после выполнения тяжелой работы – рождения. В эти дни мать должна быть особенно внимательной к своему новорожденному ребенку и чутко реагировать на его малейшие потребности. Только так можно помочь малышу составить благоприятное мнение о мире, в который он только что пришел. Самая главная ответная реакция для ребенка – это прикладывание его к груди. Вот почему не следует выдерживать «положенные» часы, а кормить новорожденного так часто, как ему этого хочется: как правило, каждые 1,5–2 часа. Причем кормление в этом случае выступает в качестве как физиологического, так и психоэмоционального фактора. Оно не только дает ребенку необходимую ему пищу, но и создает атмосферу защищенности и комфорта. 2-й период, в течение которого ребенок получает исключительно грудное молоко, длится с середины 2-го месяца до 6 месяцев. Сначала промежуток между дневными кормлениями составляет 2–2,5 часа. Основными прикладываниями являются кормления перед сном и перед пробуждением. Их длительность может составлять от 20 до 40 минут. Остальные кормления считаются промежуточными и длятся, как правило, в 2–3 раза меньше. Ночных кормлений в это время 4: 24.00, 4.00, 6.00 и 8.00. К 3 месяцам ребенок сам устанавливает себе «положенный» режим кормления в дневные часы: каждые 3 часа. Именно его не так давно рекомендовали матерям все педиатры с самых первых дней жизни малыша. В 3 месяца он становится любознательным, начинает реагировать на звуки, окружающие его предметы и узнавать знакомые лица. Поэтому во время кормления он может выпустить грудь и отвернуться, чтобы, например, посмотреть на того, кто пришел, или определить источник нового для себя звука. В этом случае мать должна терпеливо дождаться, когда малыш удовлетворит свое любопытство и вновь приложится к груди. Для него это своеобразная игра, в которой он, отворачиваясь, теряет грудь из виду, а поворачиваясь, находит ее на прежнем месте. Это доставляет ему большую радость. В противном случае, когда ребенок, повернувшись, не обнаружит груди, то он испытает легкий стресс и очень огорчится. Подобные игры характерны для промежуточных кормлений. Засыпая, малыш сосет сосредоточенно, почти не реагируя на посторонние раздражители. В течение 1-го периода мать должна постараться приучить малыша не крутить головой во время кормления. Иначе во 2-м периоде неприученный к усердному сосанию ребенок может травмировать сосок, а его «недобросовестная» работа во время кормления может закончиться застоем в молочных железах матери. К 6-месячному возрасту малыш спит днем 2–3 раза, значит, количество основных кормлений днем составляет 4–6 прикладываний. Столько же и промежуточных кормлений. Ночью ребенок по-прежнему ест 3–4 раза. В этом возрасте к грудному молоку постепенно добавляется прикорм, однако основной питания малыша является все-таки грудное молоко. 3-й период начинается в 6 месяцев и завершается в 1 год. Количество кормлений (как основных, так и промежуточных) может оставаться прежним или измениться в сторону уменьшения или увеличения. Малыш начинает прикладываться то к одной, то к другой груди, причем делает это в процессе 1 кормления (чаще всего основного). Это задатки его будущей самостоятельности, которым не следует мешать. Не следует противиться и новым позам, которые принимает ребенок во время кормления. В этот период мать уже может позволить себе не прикладывать ребенка к груди всякий раз, когда он начинает плакать или выражать свое недовольство другим способом. Достаточно просто взять его на руки, прижать к себе, погладить, поцеловать, что-то нежно прошептать ему на ушко. Если в процессе промежуточного кормления матери надо ненадолго встать, то она может это сделать, не дожидаясь, пока малыш сам отпустит грудь. Однако основные кормления протекают по прежним правилам: сосредоточенное сосание со стороны малыша и максимальное внимание к нему. Когда ребенку исполняется 9 месяцев, мать может ненадолго отлучаться из дома. Но ее отлучки не должны длиться более 4 часов и происходить не чаще 3 раз в неделю. В это время с ребенком может остаться бабушка, няня или любой уже знакомый малышу человек. Если мать будет все время находиться рядом с ребенком и ни на минуту не оставлять его одного, тогда он снова впадет во младенчество и начнет прикладываться к груди каждые 1–1,5 часа. Кроме того, непрерывный контакт с матерью делает малыша зависимым от нее и мешает развитию его самостоятельности. 4-й период начинается с 1 года и завершается у всех по-разному в зависимости от желания матери и малыша. Ребенок уже хорошо ест взрослую пищу, а количество кормлений уменьшается. Основные прикладывания происходят утром перед пробуждением и после дневного сна, а также перед засыпанием днем и вечером и 2 раза ночью. Промежуточных кормлений становится гораздо меньше: ребенок активно осваивает окружающий мир, поэтому к груди прикладывается только тогда, когда ему нечем заняться. Почему надо кормить ребенка грудью Главный аргумент в пользу естественного вскармливания малыша заключается в том, что материнское молоко – это идеальная пища для ребенка первого года жизни, созданная самой природой. Оно обладает оптимальным составом, которого нет даже в коровьем или козьем молоке. Все питательные и минеральные вещества и витамины, необходимые для роста и развития малыша, в полной мере усваиваются только при кормлении грудным молоком. В его основе лежат сывороточные белки, обладающие большой биологической ценностью и не вызывающие аллергических реакций. Они легко перевариваются и всасываются. В их состав входят все необходимые аминокислоты, в том числе и такие жизненно важные, как цистин и таурин. Жиры, содержащиеся в грудном молоке, состоят из большого количества жирных кислот, которые быстро расщепляются еще не до конца сформированными ферментами детского кишечника и хорошо всасываются. Кроме того, в материнском молоке имеется липаза – фермент, способствующий перевариванию жиров. Благодаря ему ребенок надежно защищен от запоров и кишечных колик. Из углеводов в грудном молоке содержится подавляющее количество лактозы, то есть молочного сахара. Именно она поддерживает в кишечнике малыша необходимый уровень кислотности, создавая тем самым неблагоприятную среду для возникновения и развития вредных микроорганизмов. Материнское молоко обладает оптимальной калорийностью, полностью обеспечивая потребности малыша в энергии. При грудном вскармливании ребенок ест сообразно своему аппетиту: ровно столько, сколько ему требуется в соответствии с его индивидуальными особенностями. Такое вряд ли возможно при кормлении детей из бутылочки. Состав материнского молока так же индивидуален, как и организм новорожденного. Он способен изменяться в соответствии с особенностями кишечника ребенка, помогая тем самым налаживанию работы всего желудочно-кишечного тракта и способствуя развитию в нем полезных микроорганизмов. Благодаря этой «гибкости» грудного молока оно способно без помощи лекарственных средств устранять возможные нарушения в работе кишечника малыша. Имея в своем составе мощный набор иммунных факторов, в частности секреторный иммуноглобулин А, лактоферрин и лизоцим, молоко матери способно противостоять большинству инфекционных заболеваний, выстраивая при этом индивидуальную иммунную защиту. Вместе с молоком в организм ребенка попадают многочисленные антитела, препятствующие развитию болезнетворных бактерий. Такую защиту не в состоянии обеспечить ни искусственные смеси, ни молоко животных. В первые месяцы жизни иммунная система ребенка еще не сформирована, этим объясняется высокий уровень риска инфекционных заболеваний. А находящийся на естественном вскармливании малыш в меньшей степени подвержен кишечным инфекциям летом и вирусным заболеваниям зимой. Немаловажную роль в формировании защитных сил детского организма играет и правильное с физиологической точки зрения заселение кишечника полезными бактериями, чему тоже способствует кормление ребенка грудью. При грудном вскармливании у ребенка формируется правильный прикус, а также снижается риск возникновения проблем в полости рта, включая ранее заболевание кариесом. По сравнению с молочными смесями грудное молоко – это готовый продукт, не требующий никакой дополнительной обработки. Оно стерильно и обладает нужной температурой. У матери и малыша в процессе кормления устанавливается удивительный эмоциональный контакт, который позволяет ребенку чувствовать себя защищенным и рождает чувство глубокой привязанности, не ослабевающей на протяжении долгих лет. И последнее: женщина, кормящая своего ребенка грудью, быстрее восстанавливается после родов и меньше, чем некормящая, рискует заболеть раком грудной железы и яичников. 10 правил для кормящей матери Казалось бы, ничего нет сложного в том, чтобы покормить ребенка грудью. За тысячелетия этот процесс не претерпел никаких более или менее серьезных изменений. Однако несоблюдение элементарных правил оборачивается порой существенными проблемами. Этих правил не так уж много. Остановимся на 10 самых главных. 1. Ребенка необходимо приложить к груди 1-й раз в течение 1-го часа его жизни. 2. На протяжении первых суток новорожденный должен лежать на животе матери, а в течение первых 40 дней – быть с ней в постоянном контакте. 3. Первые 6 месяцев жизни малыша можно не докармливать и не допаивать – все необходимые питательные вещества он получает вместе с материнским молоком. 4. Ребенок сам должен установить количество суточных кормлений и перерывы между ними. Выше уже говорилось о том, что бессистемные кормления со временем нормализуются, и тогда он начинает просить есть через положенные 3–3,5 часа. 5. Не рекомендуется делать длительный ночной перерыв в кормлении. Ночью, как и днем, ребенка следует кормить через установленные им самим часы. Особенно важно не пропускать предутреннее кормление, которое стимулирует образование пролактина – гормона, отвечающего за выработку молока. Чтобы ночные кормления были менее утомительными, врачи рекомендуют матери спать вместе с ребенком. Тогда ей не придется ночью вставать с постели, она получит возможность кормить ребенка, если не в полусне, то хотя бы в максимально расслабленном состоянии. 6. Важно правильно прикладывать малыша к груди. Во время кормления ребенок должен захватывать не только сосок, но и участок вокруг него. Тогда он не будет глотать вместе с молоком воздух. В противном случае малыш почувствует тяжесть в желудке и перестанет сосать. Активнее всего ребенок сосет первые 5 минут, получая за это время треть необходимого ему количества молока. Затем его активность снижается, и он может даже задремать. В этом случае мать должна осторожно отнять ребенка от груди и перевести его в вертикальное положение: через некоторое время воздух из желудка выйдет, и тогда кормление можно будет продолжить. В процессе кормления мать должна полностью сосредоточиться на ребенке: не вести никаких посторонних разговоров, не пытаться параллельно заниматься какими-либо делами. Малыш очень чутко реагирует на состояние матери, поэтому, если она отвлечена, он начинает плохо сосать, не получая положенный ему объем молока. Если такое положение дел войдет в норму, то ребенок будет плохо прибавлять в весе, что не замедлит сказаться на его общем развитии. 7. Соски не следует мыть непосредственно до и после кормления – вода и мыло сушат кожу, что может привести к образованию трещин и появлению болезненных ощущений в процессе кормления. 8. Не следует сцеживать молоко после каждого кормления. Раньше считалось, что чем больше женщина сцедит молока, тем больше его будет. Особенно важно, говорили медики, сцеживать молоко в первые дни после родов. Последние исследования показали, что в организме женщины вырабатывается столько молока, сколько его требуется ребенку, поэтому никакой дополнительной стимуляции не требуется. Сначала молока действительно мало, но ведь больше его и не надо. Со временем ребенок начинает сосать активнее, его аппетит растет вместе с ним, и тогда количество молока тоже увеличивается. 9. Нельзя кормить ребенка молоком из соски. Сосать ее гораздо легче, чем грудь. Ребенок быстро начинает это понимать и отказывается брать грудь. Вот почему при невозможности кормить ребенка грудью молоко ему надо давать либо из ложки, либо из чашки (в крайнем случае из пипетки), но ни в коем случае из соски. То же самое относится и к пустышке. Привыкая к ней, ребенок лишает себя стимула сосать грудь. 10. Прикладывая ребенка к груди, мать всегда должна находиться в спокойном состоянии, отодвинуть на время проблемы, забыть о неприятностях и привести в порядок чувства. Кормление – это не только физиологический процесс, но и возможность для ребенка получить информацию об окружающем его мире. Питание кормящей матери Количество калорий, необходимых кормящей матери, на 700–1000 ккал выше, чем требовалось ей до рождения ребенка. И с этим надо смириться, даже если это нежелательным образом сказывается на ее фигуре. Что касается продуктов, в сутки она должна съедать 200 г нежирного мяса, птицы или рыбы, 100–150 г творога, 20–30 г сыра, 500–600 г овощей и 200–300 г фруктов. Кроме того, она должна выпивать не менее 1 л молока или кисломолочных продуктов. Из жиров оптимальными продуктами являются сливочное и растительное масло, суточная норма которых составляет 15–20 и 25–30 г соответственно. Женщина, кормящая ребенка грудью, должна внимательно следить за тем, чтобы суточное количество жидкости в ее рационе (куда входят первые блюда, чай, молоко, кефир, соки, травяные отвары, несладкие компоты из свежих и сухофруктов и пр.), составляло не менее 2 л. Принято считать, что чем больше мать потребляет жидкости, тем больше у нее вырабатывается молока. Действительно, его количество несколько увеличивается, однако качество ухудшается: в нем становится меньше белка, жира и витаминов. Кроме того, плохо, когда кормящая женщина злоупотребляет пищей, содержащей большое количество углеводов: сахаром, конфетами и другими кондитерскими изделиями, а также хлебом и блюдами из круп. В этом случае содержание белка в молоке может уменьшиться в 2–3 раза по сравнению с нормой. Совершенно недопустимо включать в рацион кормящей матери алкогольные напитки (включая слабоалкогольные). Алкоголь легко переходит в грудное молоко и, попадая в организм малыша, может привести к необратимым процессам, которые негативным образом скажутся на деятельности нервной системы, его психическом и физическом развитии. Такие же последствия может вызвать никотин, передающийся ребенку от курящей матери. Есть целый ряд продуктов, способных вызвать аллергические реакции: натуральный кофе, какао, шоколад, мед, красная или черная икра, орехи, цитрусовые и др. Полностью отказываться от них необязательно, но их количество должно быть строго ограниченным, а при первых симптомах аллергии их следует тотчас же исключить из рациона. Рекомендуется ограничить и употребление продуктов, обладающих острым вкусом и резким запахом (острый перец, лук, чеснок и др.). Они придают молоку специфический вкус и запах, которые могут не понравиться малышу. Как поддерживать выработку грудного молока Прежде чем говорить о недостаточном количестве молока у кормящей матери, необходимо сначала убедиться в том, что ребенок действительно не получает его в нужном количестве. Для этого рекомендуется провести контрольные кормления в течение суток. До и после каждого из них ребенка взвешивают, ничего не меняя в его одежде, а затем на основании полученных результатов подсчитывают общее количество молока, которое он получает в течение суток. Если оно соответствует возрастной норме, тогда причина его беспокойства или отсутствие прибавки в весе вызваны, скорее всего, не недостатком материнского молока. В противном случае матери следует обратить внимание на свое питание, ведь количество и качество грудного молока напрямую зависят от рациона кормящей женщины. Однако правильно питаться, чтобы поддерживать уровень лактации на должном уровне, – это еще не все. Кормящей матери, как бы она не была загружена заботами о малыше, необходимо строго соблюдать режим сна и отдыха. Она должна спать не менее 10 часов в сутки и каждый день находиться на воздухе, как минимум, 2 часа. На протяжении всего периода грудного вскармливания женщина должна регулярно принимать поливитамины. Если количество молока падает, ребенка рекомендуется чаще прикладывать к груди – до 12 раз в сутки. При этом надо обязательно сохранять ночные кормления. Ведь именно в это время суток интенсивнее всего вырабатывается пролактин – гормон, отвечающий за лактацию. Иногда ребенок сам отказывается от ночных кормлений и спокойно спит в течение 5–6 часов. Однако после 6 месяцев, когда малыш становится активнее, их можно возобновить, чтобы восполнить запас энергии, которую он в большом количестве тратит днем. Примерно за 30 минут до кормления матери следует выпить чай с молоком и настроиться на предстоящее кормление. А в процессе кормления надо полностью сосредоточиться на ребенке: поглаживать его и прижимать к себе. Чтобы контакт был более тесным, рекомендуется раздевать его и прижимать животиком к своему обнаженному животу. Очень хорошо кормить малыша, лежа в теплой ванне, или спать с ним в одной постели. Эффективным средством для поддержания лактации является массаж грудных желез, который следует проводить до и после кормления. Кроме того, после кормления массаж можно сочетать с горячим душем. Для этого грудь, которой кормили ребенка, надо облить водой из душа, нагретой до 45 °C, и одновременно массировать ее круговыми движениями от соска к периферии и обратно в течение 5–10 минут. Затем то же самое сделать с другой грудью. Такой душ-массаж рекомендуется проводить ежедневно по 2 раза для каждой груди. Очень важно, чтобы женщина, кормящая ребенка грудью, не прислушивалась к советам некомпетентных людей и сохраняла спокойствие в любой ситуации. Средства для восстановления лактации Хорошим лактогенным действием обладают многие растительные «стимуляторы» (тмин, укроп, анис, душица, мелисса, фенхель, одуванчик, крапива, семена листового салата, морковь, редька и др.), которые активизируют обменные процессы в организме. Происходит это за счет содержания в них большого количества аминокислот, полиненасыщенных жирных кислот, полисахаридов, витаминов (особенно витамина Е) и аскорбиновой кислоты, а также за счет минеральных веществ и эфирных масел. Сейчас в продаже имеются специальные травяные чаи для кормящих матерей. Однако для увеличения выработки грудного молока можно пить и обычный зеленый чай, обладающий высоким лактогенным эффектом. При выборе напитка или травяного сбора для увеличения лактации женщина должна ориентироваться на свои личные ощущения, включая вкусовые, чтобы остановиться на средстве, которое бы устраивало ее во всех отношениях. Приведем несколько рецептов нелекарственных средств, которые способствуют восстановлению лактации. Растительный сбор № 1 Семена аниса и душица – по 10 г Лаванда, мелисса и будра – по 20 г Солодка, элеутерококк и семена укропа – по 30 г Листья одуванчика и подорожник – 40 г Листья березы – 50 г Все ингредиенты измельчить, перемешать, залить кипятком из расчета 1 ст. л. сбора на 1 стакан кипятка и поставить на водяную баню. Через 20 минут снять и настаивать в течение 40 минут, после чего процедить и довести объем кипяченой водой до первоначального. Пить полученное средство рекомендуется произвольно, вместо чая. При желании этот настой можно дополнить или изменить его состав, принимая во внимание, что чем больше трав в молокогонном сборе, тем он эффективнее. Для этого можно использовать котовник, тмин, фенхель, кориандр, шток-розу, надземную часть алтея, мальву, примулу, медуницу и коровяк. Растительный сбор № 2 Семена аниса и укропа – по 25 г Душица – 25 г Растительное сырье растолочь, желательно в фарфоровой ступке, и хорошо перемешать. 1 ч. л. полученного сбора залить 1 стаканном кипятка и настаивать в течение 1 часа. Готовое средство процедить и принимать 3 раза в день по 1 ст. л. в течение 1–1,5 недели. Растительный сбор № 3 Семена укропа и аниса – по 25 г Сушеные листья донника и крапивы – по 25 г Семена укропа и аниса растолочь и соединить с измельченными сушеными листьями донника и крапивы и хорошо перемешать. 1 ст. л. растительного сырья залить 1 стаканом кипятка и настаивать в течение 20–30 минут, после чего процедить. Готовое средство принимать по 1 стакану через 1 час после еды 2 раза в день в течение 1–1,5 недели. Растительный сбор № 4 Семена аниса и тмина – по 25 г Корни одуванчика – 25 г Листья крапивы – 25 г Семена аниса и тмина растолочь и смешать с измельченными корнями одуванчика и листьями крапивы. 1 ст. л. полученного сбора залить 1 стаканом кипятка, настаивать 20–30 минут и процедить. Принимать готовое средство по 0,5 стакана через 1 час после еды 2 раза в день в течение 1–1,5 недели. Растительный сбор № 5 Семена аниса, тмина, фенхеля, сухие листья крапивы – по 1 ч. л. Растительное сырье тщательно истолочь, залить 2 стаканами кипятка и настаивать в течение 10 минут, после чего процедить. Полученное средство принимать по 0,5 стакана после каждого кормления. Растительный сбор № 6 Семена аниса, тмина, фенхеля и листового салата – по 1 ч. л. Растительное сырье истолочь и залить 1 стаканом кипятка, после чего дать остыть и процедить. Полученное средство принимать по 2 ст. л. 6 раз в день. Растительный сбор № 7 Семена аниса, укропа и фенхеля – по 1 ч. л. Растительное сырье истолочь и хорошо перемешать. 1 ч. л. полученного сбора залить 1 стаканом кипятка и настаивать в течение 15 минут. Готовое средство принимать по 0,5 стакана 3–4 раза в день. Растительный сбор № 8 Семена укропа – 1 ст. л. Листья тысячелистника и крапивы – по 1 ст. л. Семена укропа растолочь и смешать с измельченными листьями тысячелистника и крапивы. 1 ст. л. растительного сырья залить 1 стаканом кипятка и варить, накрыв крышкой, на медленном огне в течение 10 минут. Затем снять с огня, накрыть сложенным в несколько раз полотенцем и дать остыть, после чего процедить. Принимать по 1 ст. л. за 15 минут до каждого кормления, чтобы в итоге выпивать 1 стакан в день. Отвар корня имбиря Корень имбиря – 1 шт. Растительное сырье измельчить, залить водой из расчета 1 л на 1 ст. л. имбиря и варить в течение 5 минут на медленном огне, после чего охладить и процедить. Полученное средство принимать по 0,3 стакана 3 раза в день. Лимонно-тминный отвар Лимон – 1 шт. Семена тмина – 15 г Сахар – 4 ст. л. Лимон очистить, нарезать кусочками, добавить семена тмина и залить 1 л горячей воды, всыпать сахар и варить на самом медленном огне в течение 10 минут. Затем полученный отвар охладить, процедить и принимать по 0,5 стакана 3 раза в день. Сливочно-тминный отвар Семена тмина – 2 ст. л. Сливки – 2 стакана Семена тмина поместить в керамический горшок, залить сливками, накрыть крышкой, поставить в предварительно разогретую духовку и томить при температуре 160–180 °C в течение 30 минут. Готовый отвар охладить, процедить и принимать по 1 стакану 2 раза в день. Тминный чай Ржаной хлеб – 0,5 кг Сахар – 250 г Тмин – 20 г Дрожжи – 15 г Ржаной хлеб нарезать кусочками и подсушить в духовке. Полученные сухари залить 5 л кипяченой воды и оставить на 4 часа. Настой процедить, добавить дрожжи, сахар, тмин, перемешать и поставить в теплое место для брожения на ночь. Утром готовый чай процедить, слегка подогреть и принимать по 0,5–1 стакану 2 раза в день. Настой листьев крапивы Листья крапивы – 10 шт. Сушеные листья крапивы залить 0,5 л кипятка и настаивать в течение 1 часа, после чего процедить. Полученное средство принимать по 1 ст. л. 3 раза в день в течение 1 недели. Настой семян листового салата Семена листового салата – 20 г Растительное сырье тщательно размять, желательно в фарфоровой ступке, залить 250 мл кипятка и настаивать в течение 3 часов, после чего процедить и принимать по 0,5 стакана 2–3 раза в день. Сироп из цветков одуванчика и лимона Цветки одуванчика – 4 стакана Лимон – 1 шт. Сахар – 0,8 кг Цветки одуванчика надо собирать рано утром (но не по росе!) при сухой солнечной погоде. Собранные цветки и нарезанный кусочками очищенный лимон залить 2 л холодной воды и держать на медленном огне в течение 1 часа. Перед самым окончанием варки добавить сахарный сироп, приготовленный из сахара и 0,5 л воды, довести до кипения и снять с огня. Слегка охладить, процедить, разлить по бутылкам и поставить на хранение в холодильник. Использовать в качестве ароматизатора, добавляя в воду, чай и прохладительные напитки. Напиток из семян аниса Семена аниса – 20 г Растительное сырье залить 250 мл кипятка и настаивать в течение 1 часа, а затем процедить. Полученное средство принимать по 2 ст. л. 3 раза в день. Сок листьев одуванчика Свежие молодые листья одуванчика промыть, пропустить через мясорубку или измельчить с помощью блендера, выжать сок, слегка посолить и настаивать в течение 30 минут. Полученное средство принимать по 0,5 стакана 1–2 раза в день мелкими глотками. Для улучшения вкусовых качеств сока в него можно добавить немного сахара и несколько капель лимонного сока. Сок из редьки с медом Редьку хорошо помыть, очистить, натереть на мелкой терке и выжать сок. Затем 1 стакан полученной жидкости смешать с 2 ст. л. меда и принимать после кормления так, чтобы в общей сложности в день выпивать 0,5 стакана сока. Морковный сок Морковь помыть, обдать кипятком, натереть на мелкой терке, выжать сок и принимать по 0,5 стакана 2–3 раза в день. Чтобы сделать его вкуснее, можно добавить в него молоко, сливки, ягодный или фруктовый сок (из расчета 1 ст. л. на 0,5 стакана морковного сока). Однако увлекаться добавками, а точнее их количеством, не рекомендуется, иначе воздействие морковного сока будет малоэффективным. Морковно-молочная смесь Морковь очистить, помыть, обдать кипятком и натереть на мелкой терке. 4 ст. л. полученной массы залить 1 стаканом молока и тщательно перемешать. Принимать по 1 стакану 2–3 раза в день. Готовить смесь рекомендуется непосредственно перед приемом. Кроме того, вместо молока можно использовать сливки. Орехово-молочная смесь Ядра грецких орехов – 5 шт. Молоко – 2 стакана Овсяная крупа – 1 ст. л. Зеленый чай – 1 ч. л. Грецкие орехи истолочь, смешать с овсяной крупой и зеленым чаем. Полученную массу поместить в термос, залить горячим молоком и настаивать в течение 3–4 часов. Полученное средство принимать по 0,5 стакана 4 раза в день. Фруктово-ореховая смесь Курага – 100 г Изюм – 100 г Инжир – 100 г Мед – 100 г Сливочное масло – 100 г Ядра грецких орехов – 1 стакан Курагу, изюм, инжир и ядра грецких орехов пропустить через мясорубку, добавить мед, сливочное масло и хорошо перемешать. Принимать по 1 ст. л. за 15 минут до каждого кормления. В течение 1-го дня приема необходимо внимательно последить за ребенком, потому что в состав данной смеси входят продукты, способные вызвать у малыша аллергическую реакцию. Восстановить лактацию можно также с помощью витаминных комплексов. Комплекс № 1 Никотиновая кислота – 0,05–0,1 г (в зависимости от индивидуальной переносимости препарата) 4 раза в день. Глютаминовая кислота – по 1 г 3 раза в день через 20 минут после еды, запивать сладким чаем. Апилак в таблетках – по 0,01 г 3 раза в день, класть под язык и держать до полного растворения. Указанные выше средства принимать в течение 2 недель. Комплекс № 2 Жидкие пивные дрожжи – по 60 г 3 раза в день. Пантотенат кальция – по 1 таблетке 3 раза в день. Липоевая кислота (или липомид) – по 1 таблетке 3 раза в день. Аспаркам (или Биотик № 1) – по 1 таблетке 3 раза в день. Комплекс перечисленных выше средств надо принимать ежедневно в течение 1–1,5 недели. В данном витаминном комплексе жидкие пивные дрожжи можно заменить сухими дрожжами или Гифефитином (по 1 ч. л. 4 раза в день). Комплекс № 3 Гендевит (женщинам до 30 лет) – по 1 таблетке после еды 3 раза в день или ундевит (женщинам после 30 лет) – по 1 таблетке после еды 3 раза в день. Витамин Е в виде драже – 0,1 г (женщинам весом до 60 кг) и 0,2 г (женщинам весом более 60 кг) 3 раза в день. Кальция глицерофосфат или Фитин – по 1 таблетке 3 раза в день. Смешанное и искусственное вскармливание В настоящее время одной из самых распространенных проблем стала гипогалактия, то есть пониженная секреция молока грудными железами матери. Она может быть первичной (как правило, это связано с нарушениями в работе эндокринной системы) и вторичной (возникает в результате осложнений в период беременности или во время родов). Кроме того, недостаток грудного молока может наблюдаться и у здоровых женщин при несоблюдении правил грудного кормления, несбалансированном питании, стрессах, а также при невозможности или нежелании сцеживать молоко в случае вынужденного длительного отсутствия матери (выход на работу или учебу, госпитализация и т. д.). В таких случаях ребенка необходимо переводить на смешанное или искусственное вскармливание. Здесь на первое место выходит проблема выбора заменителя женского молока, то есть искусственной смеси промышленного производства, которая оптимально соответствовала бы всем требованиям рационального и сбалансированного питания. На первом году жизни при искусственном вскармливании можно использовать только адаптированные молочные смеси формулы 1 (от рождения до 12 месяцев) и формулы 2 (от 6 до 12 месяцев), созданные на основе коровьего или козьего молока и максимально приближенные по своему составу к женскому. В состав адаптированных молочных смесей входят все необходимые для развития и роста ребенка питательные вещества, а также витамины и минералы, количество которых подобрано с учетом возраста малыша. Кроме того, в этих заменителях женского молока улучшен сам состав углеводов, белков, липидов и оптимизировано их соотношение. Для того чтобы ребенок быстро рос, хорошо развивался и не болел, искусственные смеси обогащают биологически активными и витаминоподобными веществами – селеном, таурином, биотином, бета-каротином, нуклеотидами и др. Правильному формированию микрофлоры кишечника и росту бифидобактерий способствуют вводимые в состав молочной смеси пребиотики и пробиотики. Чуть менее адаптированными являются так называемые казеиновые смеси на основе сухого коровьего молока. Их главное отличие от полностью адаптированных формул заключается в отсутствии деминерализованной молочной сыворотки, а в качестве основного белка в них выступает казеин. Помимо адаптированных смесей, существуют и частично адаптированные формулы, которые рекомендуется вводить в рацион детей старше 6 месяцев. По своему составу они лишь частично приближены к женскому молоку: в них нет деминерализованной молочной сыворотки, соотношение кислот и жиров лишь слегка адаптировано к кислотно-жировому балансу грудного молока, а наряду с лактозой, основным углеводом материнского молока, в их состав входят также сахароза и крахмал. В табл. 2 приведены состав и калорийность женского и коровьего молока, а также рекомендуемый в России состав заменителей женского молока (ЗЖМ). Таблица 2 Состав и калорийность натурального молока и рекомендуемого в РФ состава ЗЖМ (в расчете на 100 мл) 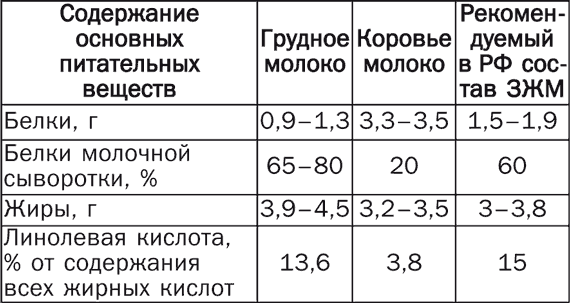 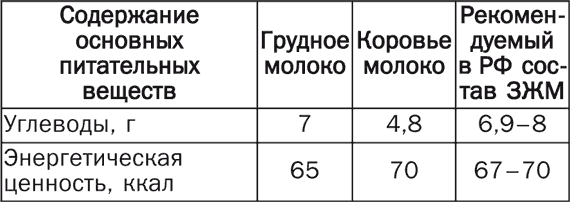 Все без исключения искусственные смеси являются быстрорастворимыми. Это значит, что для их приготовления достаточно смешать нужное количество порошка с кипяченой водой, охлажденной до 50–60 °C. Воду рекомендуется вливать в порошок постепенно и постоянно помешивать, чтобы не образовались комки. Как правильно выбрать молочную смесь Выбор молочной смеси целесообразно начать с изучения ассортимента, записать точное название представленных продуктов и обратить внимание на фирму и страну-производителя. Затем необходимо проконсультироваться с детским врачом, который и примет нужное решение, учитывая особенности ребенка. Приобретать сухие молочные смеси надо только в специализированных магазинах или отделах детского питания в продовольственных магазинах или аптеках. Чтобы быть абсолютно уверенным в качестве продукта, можно попросить у продавцов сертификат соответствия Российской Федерации, который подтверждает разрешение на его продажу и соответствие нормам безопасности. При покупке молочной смеси необходимо внимательно прочитать этикетку. На упаковке, как правило, чуть ниже названия смеси указан рекомендуемый возраст ребенка, которому соответствует определенная цифра. Так, детям от рождения до 12 месяцев или от рождения до 6 месяцев предназначены смеси с цифрой 1, а от 6 до 12 месяцев – с цифрой 2. Вся информация или основные сведения о продукте, приводимые на этикетке, должны быть написаны на русском языке. Особое внимание следует уделить перечню продуктов, которые входят в состав молочной смеси. Чаще всего они производятся на основе коровьего молока. Однако если смесь лечебная, то ее основным компонентом, скорее всего, будет не молоко, а соя. Кроме того, в состав смеси входят растительные масла, молочный сахар (лактоза или другие хорошо усваиваемые детским организмом углеводы – декстрин и мальтоза). Иногда формула молочной смеси может быть обогащена сахарозой, крахмалом, минерально-витаминным комплексом и другими полезными веществами, способствующими росту и нормальному развитию ребенка. Не менее важную информацию предоставляет собой перечень основных пищевых веществ (белков, жиров, углеводов, витаминов и минеральных веществ) и содержание калорий. Данные обычно приводятся в расчете на 100 г сухой смеси или 0,1–1 л жидкого продукта, то есть готового к употреблению. Кроме того, на этикете находится описание способа приготовления жидкой смеси. Как правило, это таблица, в которой указывается количество ложек сухого порошка и объем кипяченой воды (в мл) для его разведения в зависимости от возраста ребенка. Сам же процесс приготовления жидкой смеси и последовательность действий чаще всего представлены в виде 3–4 простых рисунков. Внутри каждой упаковки имеется мерная ложечка, объем которой может быть разным – 4, 6, 9 г порошка (иногда больше). Вот почему для приготовления жидкой смеси следует пользоваться мерной ложечкой, которая прилагается к конкретной упаковке. Готовить питание на глаз или пользоваться мерной ложечкой из другой упаковки не допустимо, так как слишком разбавленная или, наоборот, слишком концентрированная смесь может негативным образом сказаться на здоровье малыша. Последнее, на что следует обязательно обращать внимание при покупке молочной смеси, – это срок ее годности. В связи с этим не рекомендуется закупать молочные смеси большими партиями. Достаточно приобрести сначала 1–2 упаковки и посмотреть, как будет реагировать организм ребенка на новый продукт. Как рассчитать объем молочной смеси Само собой разумеется, что единых норм, по которым рассчитывается необходимый объем молочной смеси, не существует. При определении этого количества надо обязательно учитывать возраст ребенка, его вес, состояние здоровья и аппетит, а также вид вскармливания – искусственный или смешанный. Рассчитать количество заменителя женского молока можно только приблизительно, учитывая, что в первые 4–5 месяцев своей жизни ребенок питается только адаптированными смесями, а в дальнейшем с введением в его рацион прикормов количество потребляемой смеси снижается (табл. 3). Таблица 3 Потребность в молочной смеси при искусственном вскармливании в зависимости от возраста ребенка 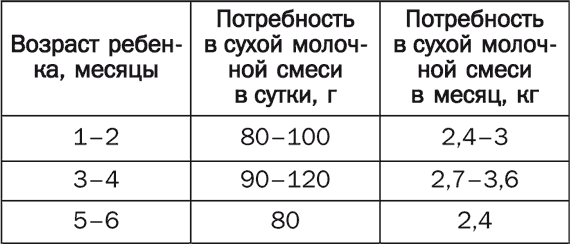 Как приготовить молочную смесь Прежде всего надо внимательно изучить этикетку, обратив внимание на способ приготовления и дозировку. Готовить смесь лучше всего сразу в бутылочке, поэтому рекомендуется покупать ее с широким горлышком. Непосредственно перед приготовлением смеси бутылочку, соску, соединительные кольца и крышку надо тщательно помыть в горячей воде с питьевой содой (1 ч. л. на 1 л воды), после чего сполоснуть под струей проточной воды, прокипятить в течение 5 минут, а затем просушить. В подготовленную бутылочку влить указанное на этикетке количество горячей (40–50 °C) кипяченой воды и мерной ложкой (из упаковки!), опять же следуя рекомендациям на упаковке, добавить необходимое количество сухой смеси. Бутылочку закрыть крышкой и несколько раз хорошо встряхнуть до полного растворения смеси в воде. Чтобы приготовить смесь в бутылочке с узким горлышком, в него надо вставить воронку. После этого через нее всыпать в бутылочку сухую смесь, а потом влить кипяченую воду. Можно приготовить смесь и в отдельной посуде, после чего через воронку перелить ее в бутылочку. Правила кормления ребенка из бутылочки Точно так же, как при кормлении грудью, мать должна быть предельно внимательна к малышу и всем деталям самого процесса. Прежде чем дать ребенку бутылочку с молочной смесью, рекомендуется всякий раз проверять ее температуру. Для этого достаточно капнуть немного смеси на тыльную сторону руки: если капля не обжигает и не холодит, значит, ее температура равняется 36 °C (температуре тела), то есть она готова к употреблению. Бутылочку следует держать так, чтобы смесь полностью заполняла ее горлышко. В противном случае вместе с пищей ребенок будет заглатывать воздух, что приведет к срыгиванию. Очень важно, чтобы отверстие в соске было оптимального размера. Если оно окажется слишком большим, малыш не будет успевать глотать смесь и будет захлебываться. Если же отверстие в соске сделано очень маленьким, тогда процесс сосания может стать для ребенка слишком трудоемким, что неминуемо приведет к регулярному недоеданию. Чтобы убедиться в соответствии величины отверстия норме, бутылочку надо перевернуть. Если смесь сначала течет небольшой струйкой, а затем капает, то отверстие в соске сделано правильно. Следует помнить, что готовить ту или иную молочную смесь необходимо непосредственно перед кормлением. Однако если обстоятельства требуют, чтобы смесь была приготовлена заранее, тогда бутылочку с ней надо закрыть крышкой или пробкой, сделанной из стерильной ваты, и поставить в холодильник. Когда подойдет время кормления, ее надо подогреть до нужной температуры в кастрюле с горячей водой или специальном подогревателе для детского питания. Оставлять до следующего кормления недопитую ребенком молочную смесь ни в коем случае нельзя. Сколько бы ни оставалось смеси, ее надо вылить, а бутылочку тщательно промыть. Режим питания при смешанном и искусственном вскармливании При смешанном вскармливании не следует устанавливать жесткий режим кормления, пусть он остается свободным, ориентированным на потребности малыша. Мать при этом должна регулярно контролировать объем грудного молока, чтобы правильно определять необходимое количество молочной смеси. Докармливать ребенка надо только после прикладывания его к груди, даже если у матери очень мало молока. В случае небольших объемов докорма кормить ребенка смесью рекомендуется с ложечки, поскольку, питаясь через соску, малыш может отказаться от груди. Если же грудного молока очень мало и основной пищей грудничка является искусственная смесь, тогда можно использовать бутылочку с упругой соской и небольшим отверстием. Переводить ребенка на искусственное вскармливание (особенно в первые месяцы жизни) следует постепенно. В силу своих физиологических особенностей ему еще очень трудно воспринимать пищу, которая отличается от грудного молока. Что же касается режима, то малыша, находящегося полностью на искусственном вскармливании, следует кормить через 3–3,5 часа, а ночью надо делать 6-часовой перерыв. С введением в рацион ребенка прикорма количество кормлений можно сократить до 5 раз. Однако если он ест плохо и за 1 раз не съедает необходимое количество пищи, тогда кормить его следует чаще, уменьшив при этом разовую порцию. В возрасте 3–3,5 месяца рацион малыша пополняется натуральными и консервиованными фруктовыми и овощными соками – дополнительным источником витаминов и минеральных веществ. Они способствуют улучшению работы желудочно-кишечного тракта и особенно полезны детям с плохим аппетитом. Подогревать сок до температуры тела, как это делается с грудным молоком или молочной смесью, не надо. Достаточно, чтобы он имел комнатную температуру. Первый раз сок дается ребенку в объеме 1 ч. л. (5 мл). На следующий день к первоначальному объему добавляется еще 1 ч. л. и т. д. Следует помнить, что детям до 1 года можно давать только строго ограниченный набор соков: яблочный, черносмородиновый, морковный, тыквенный, грушевый, сливовый и абрикосовый. А к приему клубничного, земляничного, апельсинового и мандаринового соков неокрепший организм ребенка еще не готов, поскольку они могут стать причиной аллергической реакции. Нельзя давать малышу и виноградный сок, вызывающий процессы брожения в кишечнике. Все без исключения соки имеют в своем составе сахар, одна из особенностей которого заключатся в том, что он замедляет процессы соковыделения. По этой причине сок ребенку следует давать после еды или в промежутках между кормлениями, чтобы не снижать аппетит. В 4,5 месяца вводится первый прикорм, главной составляющей которого являются консервированные и натуральные овощные или фруктовые пюре. Они являются промежуточным продуктом, облегчающим переход малыша к взрослой пище, которая является более густой. Если же ребенок плохо поправляется или очень ослаблен, в качестве первого прикорма могут быть назначены каши. Хотя дети легче переходят от пюре к кашам, чем наоборот. Сначала ребенку рекомендуется давать пюре из яблок, моркови, кабачков или бананов, а затем можно переходить к пюре, содержащим несколько видов овощей или фруктов. По консистенции оно должно быть очень жидким, но постепенно его следует делать более густым. Начинать необходимо с 0,5 ч. л., чтобы к концу недели увеличить объем до 30–50 г. Таким образом, через 14 дней прикорм должен полностью заменять 1 кормление. В течение 4–5 дней малыша надо кормить пюре из одного и того же овоща или фрукта, чтобы убедиться в отсутствии аллергической реакции. Если же после приема новой пищи у ребенка наблюдается хотя бы 1 болезненный симптом (затрудненное дыхание, запор, понос, рвота, кожная сыпь, насморк или слезящиеся глаза), необходимо немедленно обратиться к врачу, а пюре, вызвавшее такую реакцию, исключить из рациона малыша. Начинать прикармливать ребенка лучше всего утром между кормлениями, когда он не слишком голоден. В таком состоянии он проявит больше терпения и дольше сохранит спокойствие. Само собой разумеется, что хорошее настроение должно быть не только у малыша, но и у его матери. Очень важным является правильное положение ребенка во время приема более густой, чем молочная смесь, пищи. Он должен сидеть на коленях матери или в детском сидении. Ни в коем случае нельзя допускать, чтобы малыш наклонялся назад, иначе он может поперхнуться или подавиться. Для кормления больше всего подходит специальная детская ложка с длинной ручкой, имеющая резиновое или пластмассовое покрытие. Пользоваться металлической ложкой не рекомендуется, так как она может травмировать десны ребенка. Чтобы приучить малыша к новым для него ощущениям постепенно, ложечку с очень небольшим количеством пищи надо осторожно ввести ему в рот и положить на середину язычка. В 4-месячном возрасте ребенок еще не может сомкнуть губы на ложке, поэтому поначалу он будет выталкивать пищу изо рта сосательными движениями губ и языка. Но это совсем не означает, что предлагаемая пища ему не нравится, просто он не умеет ее есть. Вот почему матери надо набраться терпения. Если малыш отворачивается от ложки, показывая тем самым, что он больше не хочет есть, не надо насильно заставлять его. В противном случае с новой едой у ребенка будут ассоциироваться только неприятные ощущения. Сколько бы он ни съел, он заслуживает похвалы и поощрения. Позитивному настрою малыша способствует и его активное участие в процессе кормления. Не надо стараться придерживать ручки ребенка, чтобы он не лез ими в рот или не хватался за ложку. Пусть они остаются свободными. В этом случае он сам будет помогать себе справляться с пищей, приобретая полезные навыки. Постепенно малыш привыкнет к ложке, и та будет ассоциироваться у него с приемом пищи. Его желание поесть станет для матери более очевидным и понятным. Если поднести ложку ко рту, ребенок будет заранее открывать ротик, следить глазами за ней или выражать свое недовольство, если мать кормит его слишком медленно. Второй прикорм вводится после того, как малыш полностью усвоит первый и будет съедать примерно 150 г овощного или фруктового пюре за 1 кормление. Происходит это, как правило, к 5,5-месячному возрасту. В это время в рацион ребенка следует вводить 5 %-ные каши. Первой кашей для ребенка должна стать рисовая. Она обладает приятным нежным вкусом, легко усваивается детским организмом и практически не вызывает аллергических реакций. Затем каждую неделю можно добавлять новый вкус, предлагая ребенку овсяную, гречневую и кукурузную кашу. Что же касается пшеничных каш, их лучше отложить до того времени, когда малышу исполнится 1–1,5 месяца. Кашу, как и пюре, надо вводить постепенно, начиная с небольших порций так, чтобы к концу 2-й недели она полностью заменяла 1 кормление. В этом возрасте ребенок уже может есть каши и пюре с добавлением сливочного и растительного масла. Начинать рекомендуется с очень маленького количества – 1–3 г. С 6–6,5 месяца меню малыша становится более разнообразным за счет включения в него творога и яичного желтка. Несмотря на то что творог содержит большое количество белка, кальция и различных солей, вводить его в рацион ребенка раньше не рекомендуется. Дело в том, что прием творога увеличивает нагрузку на почки, деятельность которых осуществляется еще не в полном объеме. И это может в дальнейшем привести к нарушению обмена веществ. То же самое касается и желтка, более ранний прием которого вызывает аллергическую реакцию организма. Однако и в этом возрасте вводить желток надо осторожно, начиная с четверти сваренного вкрутую яйца, растертого с овощным пюре. Если отрицательной реакции на желток не наблюдается, постепенно его количество следует увеличивать и остановиться на 0,5 шт. в день. При искусственном вскармливании ребенку в 6-месячном возрасте может быть назначен кефир, хотя при естественном вскармливании его вводят в рацион малыша не ранее 8 месяцев. При этом следует принимать во внимание, что в общем объеме молочных продуктов кисломолочные продукты с высокой кислотностью должны составлять не более 50 %. Не рекомендуется использовать для кормления 6-месячного ребенка цельное коровье молоко. Его вполне могут заменить так называемые последующие формулы, или частично адаптированные молочные смеси. С 6–7 месяцев ребенка можно начинать кормить мясом. Причем сначала необходимо давать отварное мясо, печень и язык в виде пюре, а после 9 месяцев – в не столь измельченном виде. Мясной бульон, стимулирующий выделение желудочного сока и зачастую являющийся причиной появления аллергической реакции, давать малышу не рекомендуется. Вместо него начиная с 8–9 месяцев в рацион ребенка рекомендуется вводить овощные протертые супы небольшими порциями – 20–30 г с сухариком или кусочком пшеничного хлеба (5 г). В возрасте 8–9 месяцев малыша следует приучать к рыбным блюдам, которые также вводятся постепенно. В результате рыбу он должен получать 1–2 раза в неделю вместо мяса. У большинства детей в 10 месяцев имеется 4 зуба. Значит, пища должна быть более грубой, чтобы малыш учился жевать. В связи с этим вместо мясного пюре ему можно предлагать мясное суфле или фрикадельки в овощном супе или с овощным пюре. С 11 месяцев малыша можно кормить различными запеканками, пудингами, отварной вермишелью, паровыми котлетами и блюдами из рубленого мяса или рыбы (отварными или приготовленными на пару), а также тертыми сырыми овощами и киселями из ягод и фруктов. В 12 месяцев набор блюд остается прежним, однако, поскольку у ребенка уже 8 зубов, по консистенции пища должна постепенно приближаться к взрослой. Сколько давать ребенку жидкости И при естественном, и при искусственном виде вскармливания ребенка обязательно надо поить водой. В первые дни жизни, когда его организм адаптируется к новой среде обитания, а все происходящие в нем процессы протекают с большими энергетическими затратами, ему необходимо давать довольно большой объем 5 %-ного раствора глюкозы. По мере роста ребенка количество жидкости можно уменьшить, ориентируясь на его потребности. Однако, если у матери слишком жирное молоко, малышу надо обязательно давать воду. Причем ее суточный объем должен соответствовать двойному объему грудного молока, потребляемого им за 1 кормление. Питьевой режим ребенка непременно должен соответствовать сезонным изменениям погоды. Так, в жаркое время года, когда температура поднимается до 25 °C, суточный объем жидкости рекомендуется увеличить в 1,5 раза, а в более жаркие дни (35 °C и выше) – в 2 раза. После того как ребенку исполнится 1 год, он сам в состоянии регулировать суточное потребление жидкости. В этом возрасте, помимо воды, ему можно давать минеральную воду, молоко, чай, компот и т. д. О пользе консервов в детском питании Процесс приготовления пищи для ребенка первого года жизни требует использования только свежих и качественных продуктов. Кроме того, он занимает много времени, поскольку необходимо неукоснительно выполнять все гигиенические нормы, тщательно мыть и кипятить всю используемую посуду, соблюдать технологию обработки продуктов и т. д. Все это предполагает большие затраты времени, которого катастрофически не хватает. Вот почему для питания малыша первого года жизни рекомендуется использовать консервированные продукты. К ним относятся готовые к употреблению соки, мясные, овощные и комбинированные пюре, а также полуфабрикаты каш, которые можно приготовить за считанные минуты. Производством детского питания занимаются специализированные предприятия, которые выпускают продукцию из высококачественного сырья, отвечающую всем современным нормам. Однако даже такую продукцию следует выбирать внимательно. Особенно тщательно следует отнестись к консервам, произведенным за рубежом. Дело в том, что иностранные производители очень часто используют для приготовления пюре бобовые культуры (фасоль, горох, зеленый горошек), помидоры, томатную пасту, лук, чеснок и специи. У нас эти продукты традиционно не включаются в рацион детей раннего возраста. Так, бобовые можно давать детям с 8-месячного возраста, лук и чеснок – с 9-месячного, помидоры и томатную пасту – с 10-месячного, а специи – только к концу первого года жизни. При выборе консервов предпочтение надо отдавать тем из них, которые приготовлены без добавления соли. На вкус взрослого человека они кажутся чересчур пресными. Однако для малыша, у которого еще не сформировались стойкие вкусовые привычки, эти консервы чрезвычайно полезны. Чем позже ребенок узнает вкус соли, тем меньше у него риск, будучи взрослым, заболеть гипертонической или какой-либо другой болезнью. Перед тем как предложить консервированную пищу ребенку, ее необходимо подогреть. Сделать это можно на водяной бане или в микроволновой печи, предварительно переложив нужное количество пищи в соответствующую посуду. В итоге температура фруктового пюре или десерта должна соответствовать комнатной, а каши, овощного или мясного пюре – температуре тела, то есть температуре грудного молока. Ни в коем случае нельзя давать ребенку горячую пищу. Разогретую пищу надо обязательно перемешать и попробовать, чтобы убедиться в том, что она не слишком холодная или, наоборот, горячая. Если ребенок не съел приготовленную пищу, нельзя класть ее остатки обратно в банку. Это приведет к размножению вредных бактерий и разжижению смеси под действием энзимов, содержащихся в слюне. Вот почему на начальном этапе лучше всего покупать маленькие баночки, чтобы ребенок полностью съедал их содержимое за 1–2 раза. Запечатанные консервы можно хранить при комнатной температуре в удобном для этого месте. Если же банка или упаковка вскрыты, то их место – в холодильнике. При этом следует помнить, что срок хранения мясных, овощных и комбинированных консервов в этом случае составляет 2 дня, фруктовых соков и смесей в разовой упаковке – 3 дня, а в более крупной – 1 неделю. Открытую упаковку с полуфабрикатной кашей в холодильник ставить не следует, иначе в ней могут образоваться комки. Лучше всего поставить ее в сухое прохладное место, где она сохранит свои качества в течение 1 месяца. Лечебное питание Говоря о рационе детей раннего возраста, нельзя не сказать о лечебном питании, которое играет огромную терапевтическую роль при самых разных заболеваниях. Грамотно составленная диета зачастую становится основным фактором, восстанавливающим обменные процессы, нормализующим деятельность пищеварительной системы и стимулирующим защитные силы организма, что не может не сказаться как на течении болезни, так и на ее исходе. В настоящее время практически все фирмы, специализирующееся на выпуске детского питания, занимаются разработкой диетических и лечебных продуктов, в состав которых входит определенный набор компонентов, рекомендуемый при том или ином виде патологии. После многочисленных экспериментов и в результате многолетних наблюдений ученые пришли к выводу, что больному ребенку требуется такое же количество питательных веществ, как и здоровому. Однако при нарушении обмена веществ или индивидуальной непереносимости какого-либо ингредиента их количество может изменяться как в сторону их увеличения, так и в сторону уменьшения. Кроме того, может быть изменено само качество белков, жиров или углеводов. В связи с вышесказанным все многообразие лечебных и диетических продуктов, выпускаемых у нас в стране и за рубежом, делится на 3 основные группы: – продукты на молочной основе; – продукты на основе гидролизатов белка; – продукты на основе растительного белка. Спектр продуктов, входящих в каждую их них, чрезвычайно широк. Они могут содержать самый разный белковый, жировой или углеводный состав: высокобелковые, малобелковые, низколактозные и безлактозные смеси. Продукты могут представлять собой жидкие или сухие смеси, чистые или с добавками. В качестве последних чаще всего используются железо и бифидобактерии. Кроме того, многие смеси содержат таурин и селен, без которых невозможны формирование центральной нервной системы, построение сетчатки глаза, образование желчных кислот и многие обменные процессы. При плохой переносимости рекомендуются гипоаллергенные продукты с низкой или высокой степенью гидролиза белка. |
|
||
|
Главная | В избранное | Наш E-MAIL | Добавить материал | Нашёл ошибку | Наверх |
||||
|
|
||||
