|
||||
|
|
Глава 7 Заболевания заднего отдела стопы За многие годы у бедной пятки сложилась незаслуженно плохая репутация. Даже в греческой мифологии часть заднего отдела стопы – ахиллово сухожилие – была синонимом слабости. Это очень далеко от действительности. Пятка отличается исключительной способностью к амортизации, что позволяет защитить все тело от чрезмерных нагрузок. Кроме того, она чрезвычайно важна для походки. Если вы подумаете о постоянных ударах, которым пятка подвергается в течение многих лет, то удивитесь, что она остается настолько здоровой. Однако травмы заднего отдела стопы излечиваются медленнее, чем любые другие, из-за плохого кровоснабжения этой области. Например, порванные сухожилия обычно заживают сами, но ахиллово сухожилие приходится оперировать. До его клеток доходит слишком мало свежих, целительных питательных веществ. Правда, при частичном надрыве это сухожилие может зажить самостоятельно, и мы не торопимся предлагать пациенту операцию. По той же причине плохо срастаются переломы костей заднего отдела стопы, и долго сохраняются болевые ощущения. К счастью, такие переломы встречаются редко. Почему – я расскажу вам позже. О пятке рассказывают много небылиц. Многие из этих «легенд и мифов» оказались под пристальным вниманием, когда большую популярность приобрел бег и другие виды физической активности, предполагающей большую нагрузку на стопу. Спортсмены стали первыми жертвами отклонений от нормы в заднем отделе стопы. В своей практике я часто сталкиваюсь с травмами пятки и щиколотки, и очень часто пациент совершенно не понимает, в чем проблема. И пациенты здесь не одиноки; многие врачи с трудом ставят диагноз, касающийся заднего отдела стопы. Кстати, в этой главе очень мало будет сказано о голеностопном суставе. Этот сустав прочен и отлично сконструирован природой, но большие нагрузки привели к вспышке его заболеваний среди тех, кто родился в период демографического взрыва. Раньше большая часть проблем с ним была результатом травмы. Поэтому в предыдущих книгах мы говорили о голеностопном суставе в главах, посвященных спортивной медицине. Сейчас я посвятил этому главу 16, написанную вместе с д-ром Марком Майерсоном, пионером исследований в области хирургии стопы и голеностопного сустава, связанных с перегрузкой и травмами. Боль в заднем отделе стопы может быть вызвана массой причин, и в этой главе я хочу обсудить самые распространенные: подошвенный фасцит, воспаление ахиллова сухожилия (ахиллит), деформацию Хаглунда и синдром предплюсневого канала. 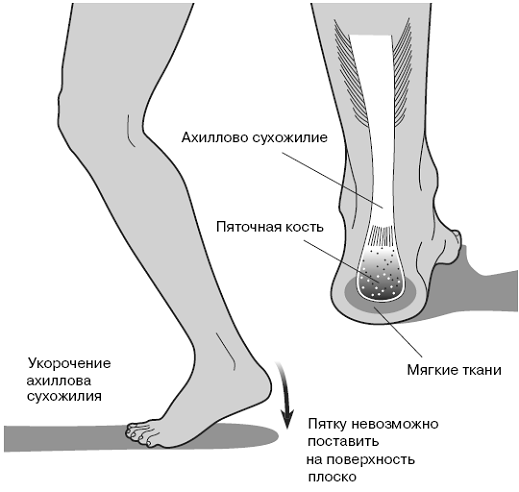 Рис. 7.1. Пятка и ахиллово сухожилие Рис. 7.1. Пятка и ахиллово сухожилиеДве важнейших кости в задней части стопы – таранная и пяточная. Вместе с другими костями этого отдела стопы они составляют предплюсну. Когда у вас болит пятка, вы чаще всего вините в этом пяточную кость, но это обычно не так. Настоящая причина дискомфорта – это не синяк или трещина в кости, а воспаление прилегающих мягких тканей или надрыв надкостницы. Перед обсуждением воспаления мягких тканей мы должны рассмотреть пяточную кость, чтобы понять, почему так сложно всерьез ее травмировать. Как видно на рис. 7.1, пяточная кость представляет собой надежную конструкцию, хорошо защищенную мягкими тканями, выполняющими роль амортизатора. Эту кость можно сломать или повредить, но только в результате такой тяжелой травмы, как, например, падение с высоты 3-х метров. За все годы лечения стопы я столкнулся лишь с восемью случаями перелома пяточной кости. В самом тяжелом из них рабочий упал с высоты 12 м и приземлился на цемент на пятки. Думаю, он был счастлив приземлиться на ноги, а не на голову. Сломанная пяточная кость срастается не скорее костей черепа, но побочных эффектов дает гораздо меньше. Другой случай был не таким серьезным, скорее трагикомическим. Когда я работал ординатором, меня пригласили в приемный покой больницы к пациенту среднего возраста. Ему пришлось спасаться бегством из спальни любовницы, когда ее муж неожиданно вернулся домой раньше обычного. Он выпрыгнул из окошка спальни и, к счастью, приземлился на ноги. Только пробежав больше мили, он понял, что серьезно травмировал пятку. Повреждение пятки Если пятку так трудно повредить, что же вызывает боль? Как я уже отмечал, чтобы понять причину дискомфорта, надо взглянуть на мягкие ткани этой области, в частности на подошвенную фасцию и ахиллово сухожилие. Как можно увидеть на рис. 7.1 и 7.2, пяточная кость испытывает воздействие со стороны ахиллова сухожилия, прикрепляемого к задней части кости, и подошвенной фасции, связанной с нижней передней частью кости. В определенном смысле сухожилие и фасция «соревнуются» между собой за влияние на поведение пяточной кости при ходьбе или беге. И если одни мягкие ткани давят на другие, вызывая перегрузку – по самым разным причинам, включая плохую биомеханику нижних конечностей, – боль в заднем отделе ступни объясняется возникшим воспалением. Но больному часто кажется, что источник боли – пяточная кость. Поскольку подошвенная фасция и ахиллово сухожилие тянут кость в направлениях, находящихся под углом 90°, они часто воспаляются одновременно, вызывая ахиллит и подошвенный фасцит. Вот эти две причины и отвечают за боль в заднем отделе стопы, поэтому поговорим о них подробнее. Подошвенный фасцит С этой проблемой очень хорошо знакомы спортсмены, особенно бегуны. Я еще вернусь к ней в главе 11-й. Но, как и все обычные люди, спортсмены не понимают причины своего недомогания и повторяют многочисленные мифы о том, чем оно вызвано и как его лечить. Подошвенные фасции прикрепляются к пяточной кости и пяти плюсневым костям переднего отдела стопы. Фасции выполняют две функции: поддерживать продольный свод стопы и предотвращать чрезмерную пронацию. Если пронация подтаранного сустава нарушена, подошвенные фасции, сильно натянутые даже в нормальном состоянии, еще больше растягиваются и перекручиваются, стараясь предотвратить избыточную пронацию. Излишняя нагрузка со временем приводит к «оттягиванию» костной оболочки – надкостницы – от самой кости. Это заболевание называется периоститом (воспалением надкостницы). Когда вы поднимаетесь утром с постели, боль может быть пронзительной. Так происходит потому, что надкостница напоминает застежку-«липучку». Накануне надкостница оторвалась от пяточной кости. Ночью, пока вы спите, она пытается снова к ней присоединиться, но при первом же утреннем шаге снова начинает отрываться. Если это происходит регулярно, вам так больно, что вы уже не можете обойтись без медицинской помощи. В зависимости от квалификации и опыта врача вам могут поставить разные диагнозы – от подошвенного фасцита до (о, ужас!) пяточной шпоры. О ней мы поговорим позже. Представьте, что у вас пытаются вырвать пучок волос. Это прямая аналогия дискомфорта, испытываемого при подошвенном фасците. 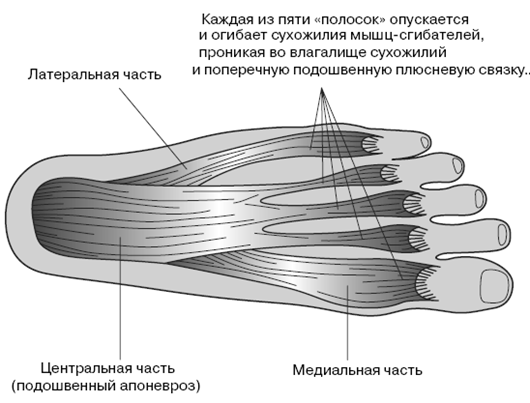 Рис. 7.2. Подошвенные фасции Рис. 7.2. Подошвенные фасцииИтак, подошвенный фасцит обычно развивается при чрезмерном растяжении подошвенной фасции, приводящем к «отрыву» надкостницы от пяточной кости. Это является попыткой не допустить чрезмерной пронации стопы. Однако нарушенная пронация – не единственная причина такого состояния. Стопа с высоким сводом, с нарушением подвижности создает для подошвенных фасций дополнительные проблемы. Кроме того, у пожилых людей подошвенные фасции утрачивают эластичность, увеличивая нагрузку на область соединения фасций с пяточной костью. При воспалении этого участка стопы и развивается подошвенный фасцит. Подошвенный фасцит может мучить своих жертв годами. У меня был пациент, 12 лет страдавший этим заболеванием и перенесший четыре операции, так и не принесшие облегчения. В данном случае результаты хирургического вмешательства противоречивы, оно редко бывает оправданным. Сейчас мой больной чувствует себя намного лучше благодаря компьютерному анализу походки и ортопедическим вкладкам, но время от времени у него случаются рецидивы болезни. Ближе к истине: правда о шпорах Подошвенный фасцит часто путают с пяточной шпорой. Я уже потерял счет людям, жаловавшимся на пяточную шпору – потому что такой диагноз поставил им другой врач или знакомый со схожими проблемами. Люди не страдают от пяточной шпоры, потому что пяточная шпора не причиняет боли. Шпоры появляются как реакция на болезненную ситуацию, как попытка уменьшить дискомфорт. Пяточная шпора – вовсе не шпора. При пристальном рассмотрении она, скорее, напоминает гребешок, хотя на двухмерном рентгеновском снимке может быть похожа на шпору. Независимо от внешнего вида, ее развитие объясняется простой теорией мышечных движений – кинезиологией. Кость приходит в соответствие с нагрузкой, под которую попадает. Если подошвенные фасции сильно натягиваются в области прикрепления к пяточной кости, кость со временем начинает расти в направлении натяжения. Это естественный способ защиты кости от растяжения надкостницы. Таким образом, воспаление вокруг проблемной зоны при этом проходит. К сожалению, это не всегда так. В любом случае болит именно область надкостницы, а не кость, потому что в костной ткани нет нервных окончаний. Как показывают исследования, если шпоры есть на обеих ногах, боль менее выражена при большей длине выроста. Как я ненавижу вставать по утрам! Классическая характеристика подошвенного фасцита – боль в воспаленной области при первой же попытке наступить на ногу утром. После нескольких минут ходьбы боль уменьшается, и нормальные каждодневные действия возможны без особого дискомфорта. Однако если в течение дня вы надолго присядете или приляжете, боль вернется, когда вы снова наступите на ногу. Это происходит потому, что подошвенные фасции снова начнут оттягивать надкостницу от кости. Помните аналогию с застежкой-«липучкой»? Одна ее часть (надкостница) за ночь снова прикрепляется к волокнам второй части (подошвенным фасциям) в ходе естественного процесса заживления. Затем утром один шаг и – разрыв! Две части снова оторваны друг от друга. Надкостница старается соединиться с костью всякий раз, когда нога не стоит на земле. Процесс заживления грубо нарушается каждый раз, когда больной становится на ногу, перенося вес на проблемную область. Надкостница снова отрывается, причиняя сильную боль. После очень болезненного первого момента боль несколько стихает, становясь вполне выносимой при ходьбе. По сравнению с первыми шагами дальнейшая боль воспринимается как пустяк. Есть и вторая теория. Ночью, при полном покое, подошвенные фасции сокращаются. Поэтому они очень напряжены и болезненны при первых утренних нагрузках. Затем они естественным образом растягиваются, уменьшается натяжение надкостницы, боль ослабевает, и человек продолжает ходить. Это другое правдоподобное объяснение того, почему боль уходит после нескольких минут ходьбы. Как стать здоровым и счастливым: часть I Лечение подошвенного фасцита – это двойственная процедура. С одной стороны, надо справиться с воспалением. С другой – устранить причину заболевания. В несложных случаях достаточно убрать причину раздражения, и воспаление пройдет само. Если же воспаление сильное, оно требует более активных действий. В течение многих лет стало общепринятым лечить подошвенный фасцит инъекциями кортизона и местными анестетиками. Это часто дает кратковременное облегчение на 6 – 12 недель, затем болезнь возвращается, потому что не была устранена ее причина. Из-за побочного действия кортизона, о котором я уже упоминал, я делаю такие инъекции менее чем в 5 % случаев. Кроме того, сегодня принято назначать противовоспалительные таблетки, а не кортизон и подобные ему стероиды. Однако все противовоспалительные средства имеют побочный эффект, который в долгосрочной перспективе может перевесить пользу от их применения. Более того, ни одно известное мне противовоспалительное средство не изменит нарушенной пронации. Однако если подошвенный фасцит стал следствием травмы, противовоспалительное лекарство поможет, потому что у пациента нет скрытого нарушения биомеханики стопы. Во многих случаях, когда применение противовоспалительных средств нежелательно, может помочь физиотерапия. Чаще всего рекомендуют ультразвуковые методы. Уменьшает воспаление и прикладывание льда. Однако одна только физиотерапия не решает проблему. В тех немногих случаях, когда несовершенство биомеханики не требует специальной ортопедии, простой и недорогой супинатор для поддержки свода стопы делает передвижение вполне возможным в восстановительный период. Но виновником большинства случаев подошвенного фасцита остается избыточная пронация. И лечение здесь – индивидуальный подбор ортопедических средств. Однако помните, что они предотвращают развитие болезни, но не снимают воспаления настолько сильного, что требуется прием болеутоляющих. Ортопедические вкладки приносят облегчение в долгосрочной перспективе, устраняя излишнее перекручивание подошвенных фасций и предотвращая чрезмерную пронацию стопы. Тогда подошвенным фасциям не приходится растягиваться до крайности, при которой они могут «оторвать» надкостницу от пяточной кости. Судя по моему опыту, до 90 % подошвенных фасцитов можно вылечить с помощью вкладок. Даже в тяжелых, хронических случаях ярко выраженной чрезмерной пронации уже сами ортопедические средства совершали чудо, и пятка заживала без лекарств или физиотерапии. Правда, надо подчеркнуть, что ортопедия не дает немедленных результатов. Нужно время, чтобы подошвенные фасции и надкостница восстановились и вернулись к нормальному состоянию. Так что вам придется запастись терпением. Со временем ваша пятка станет как новенькая – если не лучше. Спортсмены и люди, ведущие активный образ жизни, нередко страдают от боли в заднем отделе стопы. Для защиты от воображаемых «шпор» они часто пользуются различными пяточными подушечками. Я привык видеть эти пенопластовые подушечки у себя в кабинете, т. к. большинство пациентов с подошвенным фасцитом постоянно вкладывает их в туфли, ошибочно рассчитывая на облегчение. Но если они помогают, то откуда же берутся больные в моей приемной? Подушечки под пятку не излечивают от подошвенного фасцита, потому что не могут предотвратить избыточную пронацию. Первое, что я могу предложить моим пациентам – купить недорогие, но «правильные» кроссовки, хорошо поддерживающие свод стопы, и, возможно, стабилизатор поперечной устойчивости. Это ограничит чрезмерную пронацию. Такая обувь не излечит подошвенный фасцит на 100 %, но значительно улучшит самочувствие. Одна из самых странных пенопластовых подушечек, которые я видел, имела форму пончика и якобы защищала «болезненную» шпору. С этой точки зрения подушечка совершенно бесполезна, поскольку не оказывает никакого воздействия на образовавшийся вырост кости. Но она случайно помогает подошвенным фасциям, удерживая их спереди и уменьшая излишнее растяжение. На самом деле, если бы вы скомбинировали подкладку в виде пончика и хороший супинатор для поддержки свода стопы, то постепенно добились бы существенного улучшения. Из тех немногих пациентов, которым действительно требовалась операция, один страдал от подошвенного фасцита в течение 23 лет. Его состояние усугублялось профессиональной особенностью: работая в системе водоснабжения, он вынужден был постоянно взбираться на водонапорную башню, располагая ступни неудобным для него образом так, чтобы не соскальзывать. Хирургическое лечение подошвенного фасцита предполагает две отдельные, минимально травмирующие хирургические процедуры. Есть ли у пациента шпоры или нет, не имеет при этом никакого значения. Хотя я не приверженец хирургии при подошвенном фасците, есть новая эндоскопическая операция, предполагающая отделение подошвенных фасций от места их прикрепления к пяточной кости. В тяжелых случаях такое лечение оказывается эффективным. Однако я обратился бы к этому методу в крайнем случае, когда ничто другое не помогает. Ахиллесова пята Ахиллес – греческий герой, воин и целитель. Когда он был малышом, его мать, богиня Фетида, окунула его в воды Стикса, чтобы сделать неуязвимым. При этом она держала его за пятку, так что пятка осталась единственным слабым местом на теле Ахилла. Впоследствии он погиб от стрелы Париса, угодившей прямо в эту пятку. Говоря об Ахилле, медики имеют в виду не саму пятку, а сухожилие, являющееся важнейшей частью заднего отдела стопы. Мы, врачи, нередко чертыхаемся, столкнувшись с воспалением ахиллова сухожилия. Его трудно лечить, особенно если имеешь дело со спортсменом, который стремится вернуться к тренировкам задолго до того, как воспаление прошло, и готов рискнуть ради этого здоровьем. Однако тендонит поражает не только заправских атлетов, но зачастую и женщин от 20 до 45 лет. Многие девушки начинают носить каблуки в 5 – 10 см еще в подростковом возрасте. Они остаются сторонницами каблуков и став офисными служащими – чтобы не казаться белыми воронами. Со временем у них развивается контрактура (укорочение) ахилловых сухожилий, т. к. сухожилию не надо растягиваться, чтобы удобно поставить ногу, как это было бы в обуви без каблука (см. рис. 7.1). Но что же происходит, когда после многих лет, проведенных на высоких каблуках, женщина решает «вернуться к природе» или заняться спортом и надевает обувь без каблука? Если ее ахилловы сухожилия существенно укорочены, ноги плохо чувствуют себя в такой обуви. Сухожилие пытается растянуться, достать до задней части стопы, которая теперь по-иному расположена относительно голени. Мы видели, что происходит с подошвенными фасциями при чрезмерном растяжении. То же самое происходит и с ахилловым сухожилием; оно чрезмерно растягивается и перекручивается, оттягивая надкостницу от пяточной кости и вызывая периостит, в этом случае называемый воспалением ахиллова сухожилия (ахиллитом). Если проблему не решить, она станет хронической, особенно в летние месяцы, когда женщины чаще надевают сандалии и удобную обувь и несколько раз за день меняют высокие каблуки на низкие, и наоборот. Пока женщина носит только высокие каблуки, у нее нет тендонита. Но, как вы уже знаете, туфли на высоких каблуках приводят к массе других проблем. (Между прочим, мужчины, всю взрослую жизнь носившие ботинки с каблуком 4–5 см и вдруг перешедшие на кроссовки с каблуком 2,5 см, тоже сталкиваются с проблемой ахиллита.) Другая распространенная причина воспаления ахиллова сухожилия и у женщин, и у мужчин – врожденная. Некоторые малыши рождаются со слишком короткими ахилловыми сухожилиями и живут с ними до тех пор, пока ситуация не разрешится с помощью комплекса упражнений на растяжение или хирургической операции по их удлинению. Крохи, которые ходят исключительно на пальчиках, вполне вероятно, родились со слишком короткими ахилловыми сухожилиями. В этом случае хождение на цыпочках не имеет ничего общего с маленькими хитростями или скоростью передвижения. Третья причина – перегрузка сухожилия и окружающей его области. Это часто случается у спортсменов и называется классическим синдромом чрезмерного использования сустава. Повышенная нагрузка на сухожилие вызывает воспаление надкостницы, которое может стать хроническим, поскольку у спортсмена «нет времени», чтобы тщательно залечить травмированную область. Это состояние часто усугубляется плохой биомеханикой, особенно избыточной пронацией, на которую не обращают внимания, пока воспаление не станет слишком сильным. Обычно ухудшение бывает связано с какой-либо травмой – когда спортсмен сделал неудачное движение или подвернул ногу. Конечно, что-то подобное может произойти и не со спортсменом. Можно просто поскользнуться на лестнице или обочине тротуара, неудачно приземлиться и сильно растянуть ахиллово сухожилие. Как я уже говорил, воспаление ахиллова сухожилия – это результат его чрезмерного растяжения и перекручивания, который, в свою очередь, оттягивает надкостницу от задней поверхности пяточной кости или места, где сходятся две мышцы – икроножная и камбаловидная. В некоторых случаях дело не в том, что сухожилие перегружено или укорочено, а в том, что укороченная мышца голени вынуждает его чрезмерно растягиваться, чтобы компенсировать этот недостаток. Есть разные способы выявления причины тендонита, и диагноз часто основывается на истории болезни. Проблема существовала с детства? Наблюдался ли дискомфорт во взрослом состоянии? Возможно, он впервые заявил о себе после начала занятий спортом? Не отказался ли пациент недавно от более высоких каблуков в пользу низких? Не было ли какой-нибудь травмы? Надо также учесть, есть ли отклонения в пронации и супинации. Возможно, в заболевании виноваты пороки биомеханики сами по себе или в комбинации с другой причиной. Как может вездесущая биомеханика стать причиной воспаления ахиллова сухожилия? Когда ахиллово сухожилие активизируется, оно вызывает подошвенное сгибание стопы, тем самым прижимая переднюю часть стопы к земле. Когда человек бежит или занимается спортом, мышцы икры «притормаживают» голень и стопу. Т. е. если пятка стоит на земле, мышцы икры не дают голени слишком быстро двинуться вперед и создать дисбаланс. Это действие мышц икры напрягает ахиллово сухожилие – но не аномально, если нет сопутствующей проблемы. Такой проблемой может быть нарушенная пронация или супинация ступни, которая наклоняет пяточную кость внутрь или наружу. Когда это происходит, ахиллово сухожилие натягивается сильнее, чем предусмотрено природой, и причиняет дискомфорт. Делается это для компенсации наклона пяточной кости. Работая в Клинике спортивной медицины в Торонто, я часто наблюдал подобный синдром у бегунов и теннисистов. Более подробно я расскажу об этом в следующих главах. Боль может локализоваться в разных частях ахиллова сухожилия, в зависимости от места воспаления и/или разрыва. Если сухожилие испытывает перегрузки в месте соединения с двумя икроножными мышцами, дискомфорт ощущается в голени. Если проблемным является место присоединения сухожилия к пяточной кости, именно оно и болит. Самое плохое, что может произойти с ахилловым сухожилием, – это разрыв, полный или частичный. Когда сухожилие рвется пополам, по отзывам многих пациентов, это можно сравнить с выстрелом в заднюю поверхность ноги. Они также отмечают громкий звук, похожий на хлопок. Боль сопровождается ощущением паралича голени и ступни, т. к. поврежденное сухожилие не обеспечивает достаточного движения нижней конечности. Из-за такой травмы многим спортсменам приходится делать большой перерыв в карьере или совсем уходить из спорта. Как стать здоровым и счастливым: часть II Как я уже отмечал в этой главе, лечить ахиллово сухожилие не просто. Прежде всего, это связано с плохим кровоснабжением этой области и недостаточным поступлением сюда питательных веществ, необходимых для заживления. Так как же избавиться от воспаления? После постановки диагноза и выявления причины заболевания начинается терапия. Популярным в прошлом методом, особенно при хронической форме заболевания, было растирание. Оно действует как некоторые формы массажа, в частности шиацу, и на самом деле приводит к еще большему воспалению. Идея здесь заключается в том, чтобы заставить организм бороться с воспалением с удвоенной энергией. Теоретически, если это произойдет, воспаление быстрее пройдет само, без других форм лечения. Думаю, это хороший пример того, как природа выполняет работу, обычно «поручаемую» медикаментам и прямому вмешательству. Если проблема установлена, ортопедические средства (при необходимости) подобраны, терапия – в любой форме – успешно справилась с воспалением, можно начинать упражнения на растяжку ахиллова сухожилия и мышц икры. Однако в этом случае надо предварительно разогреть мышцы и сухожилия по двум причинам. Неразогретые мягкие ткани легко повредить при растяжении, а после разминки их можно растягивать до максимума, добиваясь оптимального результата. Врач покажет вам, как правильно выполнять эти упражнения. Метод лечения, которого я стараюсь избегать, – это противовоспалительные препараты в виде инъекций кортизона или нестероидных таблеток. Кортизон, введенный в область воспаленного сухожилия, может подавить воспаление, но может и привести к его повреждению, вплоть до разрыва. В связи с плохой циркуляцией крови в этой области противовоспалительные таблетки редко идут на пользу пациенту, т. к. приходится назначать достаточно высокие дозы. В исключительных случаях – обычно, если спортсмен с воспаленным ахилловом сухожилием не намерен отказываться от тренировок, а обычное консервативное лечение не помогает – приходится полностью иммобилизовать конечность, наложив на голень гипс. Он не дает пациенту возможности причинить себе еще больший вред, а его сухожилие спокойно заживает. Гипс носят от 6 до 12 недель, в зависимости от тяжести повреждения. После снятия гипса следует длительная физиотерапия, направленная на восстановление силы и гибкости сухожилия и окружающих его мышц. Другой случай, когда поврежденную область заключают в гипс, – разрыв ахиллова сухожилия. Порванное сухожилие сшивают хирургическим путем, т. к. плохая циркуляция крови препятствует его естественному заживлению. После операции на ногу до колена накладывают гипс, чтобы сухожилие оставалось без движения от 6 до 8 недель. Как вы, наверное, догадались, после снятия гипса требуется множество физиотерапевтических процедур. Предположим, что повреждение не очень серьезно, а воспаление удалось снять терапией и покоем. Что произойдет, если главная причина воспаления – биомеханическая? Тогда понадобятся ортопедические средства. И новую обувь надо будет надеть как можно быстрее, чтобы предотвратить повторное воспаление. Ортопедия не даст полного выздоровления, т. к. сухожилие нужно растянуть до нормальной длины. Но специальные вкладки обеспечат правильное его вытягивание, под нужным углом относительно пяточной кости и икроножных мышц. Дело в том, что они корректируют нарушения пронации и супинации, которые и вызывает воспаление. С начала моей практики лечения заболеваний стоп и спортивных травм я справился с сотнями воспалений ахиллова сухожилия с помощью ортопедических вкладок в комбинации с терапией. Во всех этих случаях пациенты испытывали дискомфорт по меньшей мере год, не получая облегчения от другого лечения. Мое лечение успешно в 85 % обращений. Синдром Золушки Всем нам знакома история бедной Золушки, чью жизнь коренным образом изменила одна-единственная туфелька. Но сказка умалчивает о том, что в хрустальном башмачке она должна была испытывать ужасные мучения, потому что он сильно натирал заднюю часть ступни. Вероятно, она может считаться первой знаменитостью, страдавшей от деформации Хаглунда. Причиной этого заболевания как раз и является раздражение ахиллова сухожилия в области ступни. Главный подозреваемый здесь – это туфли-лодочки на каблуках в 5 – 10 см. Они всегда в моде и никогда не создают комфорта ноге. Задник туфли обычно несколько изогнут и «впивается» прямо в заднюю часть пяточной кости, которая и без того испытывает напряжение из-за тянущего ее укороченного сухожилия. При подошвенном фасците на пятке образуется вырост, или шпора, уменьшающая расстояние между пяткой и плюсневыми головками. Подобного рода экзостоз (бугорок из костного или хрящевого материала) может образоваться и на задней поверхности пятки. Этот доброкачественный нарост называется «шишкой» от ношения лодочек, а воспаление возникает из-за постоянного трения области окружающей вырост. Кроме лодочек, вырост может появиться от лыжных ботинок или коньков. Во всяком случае, 95 % таких «шишек» я видел у женщин. Воспаление от такого рода «косточки» иногда локализуется не только на самой пяточной кости и/или ахилловом сухожилии, но и в околосуставной сумке. Околосуставная сумка – маленький мешочек фиброзной ткани, заполненный жидкостью. Ее функция – защита участков тела, страдающих от трения или анормального внутреннего или внешнего давления. Она локализуется между сухожилием или другими мягкими тканями и костью (например, в суставе). Однако сумка сама может воспалиться, результатом чего станет бурсит, сопровождаемый острой болью и чувствительностью. В этой области различают два вида бурсита: ахиллобурсит и бурсит подкожной пяточной сумки. Первые из них развивается между сухожилием и костью, второй – между сухожилием и кожей. Эти заболевания нелегко отличить от воспаления ахиллова сухожилия, и для постановки диагноза от врача часто требуются глубокие знания, опыт и чутье. Бурсит в этой части ноги лечат льдом, ультразвуком и ношением «правильной» обуви, т. к. обычная обувь давит на сухожилие и «толкает» его на кость или другие мягкие ткани. Если проблема в самом костном выросте, а не в образовании сумки, лечение в основном то же самое – лед, ультразвук и удобная обувь. Другой вариант – вкладка в форме пончика. Она уменьшит давление на воспаленную область. Я знаю многих спортсменов, которые носят такую вкладку постоянно. Если же заболевание связано с укорочением ахиллова сухожилия, нарушающим биомеханику голени и стопы, требуются другие ортопедические средства. В очень редких случаях – не более 2 % – рекомендуется хирургическое вмешательство. Процедура выполняется под местной анестезией в кабинете врача или хирургическом центре открытым или щадящим, малотравматичным методом. Выздоровление обычно наступает быстро и без осложнений. Еще реже, когда ахиллово сухожилие прикрепляется к пяточной кости как раз в месте образования косточки, сухожилие хирургически отделяют от кости и прикрепляют назад после удаления нароста. Как вы понимаете, это более сложная операция, после которой нога остается в гипсе на 6 – 12 недель. Но не стоит волноваться понапрасну: такое вмешательство показано менее чем 1 % пациентов, и его вполне можно предотвратить. Тьма в конце тоннеля Теперь мы подходим к обсуждению заболевания, известного как синдром предплюсневого канала, двоюродного брата популярного кистевого туннельного синдрома, проклятья тех, кто проводит слишком много времени за клавиатурой компьютера. Предплюсневый канал проходит по задней части голени в стопу. Это узкая костная оболочка для заднего большеберцового нерва и бокового подошвенного нерва. Предплюсневый канал пролегает под дельтовидной связкой. Если связка не в порядке и «вторгается» на территорию канала или если канал сужен, задний большеберцовый нерв испытывает сжатие. Потревоженный нерв начинает посылать мозгу противоречивые сигналы – онемение, ощущение покалывания, жжения в нижней части ступни и/или острой боли в щиколотке. Из-за неясных, неоднозначных симптомов синдром предплюсневого канала трудно диагностировать. В частности, когда дельтовидная связка находится в покое, они вообще никак не проявляются, т. к. расслабленная связка не давит на нерв при его прохождении по предплюсневому каналу. Главная причина синдрома предплюсневого канала – наш старый враг, несовершенная биомеханика. При чрезмерной пронации стопы дельтовидная связка вынуждена занимать ненормальное положение, чтобы компенсировать имеющийся недостаток. В этом случае она давит на предплюсневый канал, косвенно раздражая задний большеберцовый нерв и провоцируя синдром предплюсневого канала. Другая распространенная причина данного состояния – различные заболевания внутренних органов. При этом данные заболевания могут быть серьезными и не очень, временными или постоянными. Когда область голеностопного сустава распухает из-за отека, вызванного плохой циркуляцией крови или беременностью (нарушения кровообращения в области таза вызывает сходные проблемы в нижних конечностях), нерв испытывает сдавливание, поскольку предплюсневый канал оказывается сжат со всех сторон. Только 25 % случаев, встречающихся в моей практике, объясняется заболеваниями внутренних органов. (Правда, я подозреваю, что специалисты в других областях медицины видят подобное состояние гораздо чаще.) Как я уже отмечал, диагностика синдрома – настоящая головная боль для врача. В состоянии покоя проблема никак о себе не заявляет, т. к. дельтовидная связка расслаблена и не оказывает воздействия на предплюсневый канал. Я часто прошу активных пациентов, испытывающих дискомфорт только при беге или других физических нагрузках, выйти на улицу, пробежаться и вернуться в кабинет, когда начнется боль. Если, конечно, они будут в состоянии это сделать. Я советую им иметь при себе деньги на такси, если приступ спровоцированной боли окажется невыносимым. Когда пациент возвращается с сильной болью, я могу выявить источник проблемы с помощью специальных тестов, которые относительно безболезненны сами по себе. Если я обнаруживаю синдром предплюсневого канала и вижу, что проблема системная, сопровождаемая отеком области голеностопных суставов, то направляю пациента к другим специалистам для дальнейшей диагностики и лечения. Если же выясняется, что причина биомеханическая, я начинаю лечение. Как нетрудно предположить, правильное лечение вызванного нарушением биомеханики синдрома предплюсневого канала заключается в коррекции биомеханического несовершенства. Если заболевание не запущено, простой супинатор для поддержки свода стопы и/или выбор хороших кроссовок (для пациента, которому не нужно носить форменную обувь) решат проблему. При тяжелой форме заболевания больному потребуются ортопедические элементы. Из-за плохой циркуляции крови в этой области противовоспалительные таблетки малоэффективны. Если же у пациента отек области голеностопного сустава, появившийся после травмы, поможет физиотерапия – лед или ультразвук. |
|
||
|
Главная | В избранное | Наш E-MAIL | Добавить материал | Нашёл ошибку | Наверх |
||||
|
|
||||
